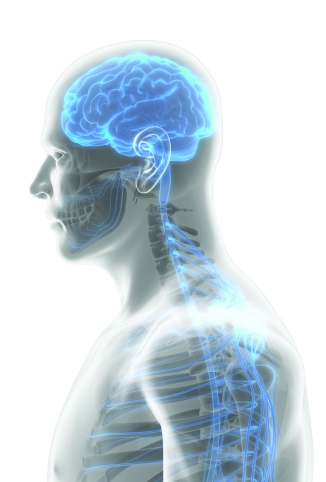
O sistema nervoso no ser humano se divide em três partes: o encéfalo, a medula espinal e os nervos periféricos. Os tumores do sistema nervoso compreendem as neoplasias que podem se localizar numa destas três partes. Esse órgão possui uma estrutura bastante protegida por barreiras físicas e biológicas, em que se encontram diferentes tipos de células, entre elas os bilhões de neurônios e as células que funcionam como “guardiões” do sistema nervoso central, os astrócitos e ainda os oligodendrócitos, dentre outras, células ependimarias.
TUMORES PRIMÁRIOS E SECUNDÁRIOS
Os tumores primários do sistema
nervoso surgem das linhagens celulares do sistema nervoso central. Os tumores secundários a esse sistema, compreendem as lesões provenientes de outras localizações, que são as metástases, que ingressam principalmente por via hematogênica.
CRESCIMENTO DOS TUMORES
Quando os tumores localizados no interior da cavidade craniana (onde se encontram o cérebro, o tronco cerebral, o cerebelo e as membranas que cobrem estas estruturas, as meninges) crescem, eles podem causar aumento da pressão dentro do crânio, o que chamamos de hipertensão endocraniana. Esse aumento de pressão se dá devido ao crescimento tumoral, inchaço (edema) e obstrução das vias de circulação do liquor, o liquido céfalo-raquidiano. Como o crânio é um estojo ósseo inextensível, aumentos no volume intracraniano são sentidos pelo paciente, com sintomas do tipo: dor de cabeça, náuseas e vômitos em jato, visão turva, problemas de equilíbrio, alterações de personalidade, distúrbios da audição, convulsões e sonolência.
LOCALIZAÇÃO DOS TUMORES E OS SINTOMAS
Sintomas específicos, conforme a localização destas lesões, também podem ser notados pelos pacientes ou seus familiares. Assim, tumores que se localizam nas áreas que controlam os movimentos ou sensações, podem causar fraqueza ou dormência em um lado do corpo, geralmente no lado oposto ao que se localiza a lesão no encéfalo. Aqueles tumores próximos às áreas de linguagem, podem dificultar a compreensão do que é falado ou mesmo dificultar a produção de palavras. As lesões localizadas na área designa- da gânglios da base, podem acarretar distúrbios do movimento e problemas do equilíbrio corporal. Mais ainda, os tumores na parte frontal do cérebro podem acarretar distúrbios de personalidade, na linguagem e na forma de pensar. Se o tumor se localizar no cerebelo, o órgão que modula a coordenação, a pessoa pode ter problemas para se locomover, além de afetar outras funções do cotidiano. Tumores na parte posterior do cérebro ou em torno da glândula pituitária, ou nervo ótico, podem causar problemas de visão. Se próximos a outros nervos cranianos, eles podem levar à perda de audição, problemas de equilíbrio, fraqueza de alguns músculos faciais ou dificuldade para engolir. Tumores localizados na glândula pituitária (hipófise) podem causar distúrbios visuais, além de alterações hormonais. Os localizados na medula espinhal podem causar torpor, fraqueza ou falta de coordenação nos braços ou pernas, geralmente em ambos os lados do corpo, bem como perda de controle da bexiga ou do intestino.
EXAMES DIAGNÓSTICOS
A presença de alguns destes sinto- mas indica a necessidade de o paciente consultar um médico para identificar as possíveis causas dos mesmos. Não necessariamente estes sintomas correspondem a uma neoplasia. A investigação é feita com exames de imagem e, de um modo geral, a Ressonância Magnética é o melhor método de imagem para identificar estas lesões.
TRATAMENTO E PROGNÓSTICO
O tratamento envolve cirurgia, em muitos dos casos, inclusive com possibilidade de resolução completa nesta modalidade de terapêutica. Ou podem envolver o tratamento com quimioterapia e radioterapia adjuvante.
Nos últimos anos, a quimioterapia tem evoluindo bastante com novas drogas, mas de um modo geral, cada vez mais a imunoterapia vem ganhando seu espaço no tratamento oncológico e também, em breve, na terapia para tumores do sistema nervoso central.
Igualmente, a radioterapia evoluiu, passando de uma radioterapia convencional, a uma radioterapia conformacional, onde a evolução tecnológica dos aparelhos permitiu que a dose de irradiação pudesse ser depositada preferentemente na lesão neoplásica.
De um modo geral, o resultado do tratamento de tumores do sistema nervoso é estimado em taxa de sobrevida em cinco anos. As taxas de sobrevida são estimativas e seu prognóstico pode variar baseado em vários fatores específicos, como o momento da descoberta da doença, a idade do paciente e seu estado geral de saúde, dentre outros fatores. Os índices de sobrevida estão baseados em resultados de um grande número de pacientes que tiveram a doença, não sendo possível prever o que vai acontecer com cada paciente. Mas, como em qualquer doença que se apresenta, quando diagnosticada em seus estados iniciais, o tratamento tem mais chance de ser bem-sucedido.
Melhorias recentes nas técnicas terapêuticas, podem resultar em um prognóstico mais favorável para os pacientes que estão sendo atualmente diagnosticados e tratados para tumores cerebrais ou na medula espinhal.
Dr. Carlos Brusius CRM 16.900
Neurocirurgião do Centro de Neuro-Oncologia da CliniOnco
Fonte: Revista Integrativa



 e que os seus filhos estão vacinados contra:
e que os seus filhos estão vacinados contra:

 A prática de atividades durante o tratamento do câncer é um importante marcador de bem-estar e qualidade de vida.
A prática de atividades durante o tratamento do câncer é um importante marcador de bem-estar e qualidade de vida. A avaliação nutricional é fundamental no acompanhamento do paciente oncológico e inclui a prevenção e o tratamento da desnutrição, bem como, controle dos efeitos adversos decorrentes do tratamento do câncer.
A avaliação nutricional é fundamental no acompanhamento do paciente oncológico e inclui a prevenção e o tratamento da desnutrição, bem como, controle dos efeitos adversos decorrentes do tratamento do câncer.  Muito além das simples definições propostas pelos dicionários, o conceito de bem-estar é amplo e complexo. Isto porque, recheado de subjetividade, constrói-se a partir da ótica de cada observador, em cada momento e para cada contexto. Passamos muito tempo tentando definí-lo, assim como, qualidade de vida; hoje consideramos bem-estar um aspecto humano, de sentimento, sentir-se bem, enquanto qualidade de vida representa a estrutura disponível, a qual pode ter importante papel na promoção deste aspecto do sentimento humano. Devemos, portanto, evitar o equívoco de apresentarmos teorias pré-formatadas sobre sua promoção em populações e situações diversas. O bem-estar não é uma ciência; é uma arte!
Muito além das simples definições propostas pelos dicionários, o conceito de bem-estar é amplo e complexo. Isto porque, recheado de subjetividade, constrói-se a partir da ótica de cada observador, em cada momento e para cada contexto. Passamos muito tempo tentando definí-lo, assim como, qualidade de vida; hoje consideramos bem-estar um aspecto humano, de sentimento, sentir-se bem, enquanto qualidade de vida representa a estrutura disponível, a qual pode ter importante papel na promoção deste aspecto do sentimento humano. Devemos, portanto, evitar o equívoco de apresentarmos teorias pré-formatadas sobre sua promoção em populações e situações diversas. O bem-estar não é uma ciência; é uma arte!